無痛分娩について
当院では麻酔科医の監視の下、安全で確実な無痛分娩を行っております。
基本的には計画無痛分娩を行っておりますが、計画分娩のタイミングは妊娠37週以降の主に子宮口の状態を診察して時期を判断していきます。
予定に先立って自然に分娩が始まった場合には、休日・夜間以外は極力無痛分娩の対応をしていきます。
ご希望の方は、妊娠30週までにお申し出ください。
無痛分娩の方法
現在、最も確実に痛みを緩和させる方法として確立されているのは脊髄くも膜下麻酔や硬膜外麻酔と言われる方法です。当院では硬膜外麻酔を用いて痛みを緩和させる方法をとっています。
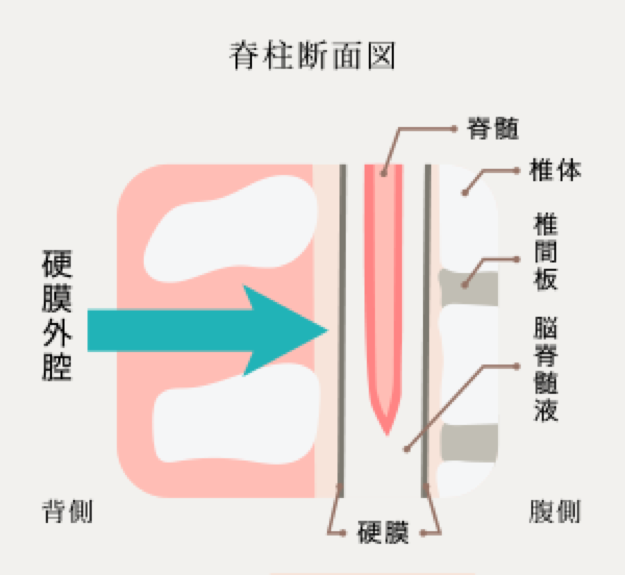
脊椎の中の太い神経は、硬膜という袋に包まれています。その袋のすぐ外側が硬膜外腔と言われるスペースです。硬膜外麻酔とは、脊髄の硬膜外腔に細いカテーテルチューブを留置して、そこから局所麻酔薬などを投与する方法で、腹部・胸部手術の術後の痛みを少なくするためにも使われている手法です。麻酔科医であれば日常的に施行している手技・手法です。
無痛分娩と言っても、効果は個人差があり、完全に痛みをとってしまうと分娩が進行しないこともあり、ある程度の痛みは感じることが多いです。しかし、我慢できる程度の痛み、軽い痛みにコントロールできるように管理しています。そのため和痛分娩と呼ぶこともあります。
無痛分娩の長所
無痛分娩の長所はまず何より、痛みが少ないことです。痛みがコントロールされているため、分娩中の体力消耗が少なく、分娩後の体力回復も早いと言われています。以前は陣痛の痛みが母性を育てる、といった意見もありましたが、世界的な無痛分娩の普及によりこの考えは否定されてきており、むしろ産後の体力回復が良いため育児・母児愛着にも好影響があることが示されています。
吸引分娩・鉗子分娩が必要になったときにも、無痛分娩を施行していないとかなりの痛みを伴います。無痛分娩中であれば、こうした器具を挿入するときの痛みもほとんどなく、また傷の縫合時もほとんど苦痛を感じません。
また痛みをコントロールすること・交感神経を抑制することで心拍数が増えすぎたり、血圧が上昇しすぎたりすることを防ぐことができます。不整脈や脳の疾患がある場合は、心拍数や血圧をコントロールした方が安全であり、無痛分娩が推奨されます。
無痛分娩の短所
無痛分娩も医療行為である以上、万が一ですが合併症が生じることがあります。硬膜外麻酔の最も重篤な合併症として、局所麻酔薬中毒・全脊椎麻酔・アナフィラキシーショックといったものがあげられます。どれも万が一ですが、きちんと対応することで適切に救命することができます。万が一の時の対応を熟知している麻酔科医が無痛分娩施行中には常駐することで緊急時に対応できる体制を整えています。
また吸引分娩・鉗子分娩と行った補助経膣分娩の手技を必要とすることが多くなることは統計学的に示されています。(帝王切開率は上がりません。)
こういった分娩に対する介入の可能性が上がるのは確かですが、どれも無痛分娩を選択しなくても、必要に応じて施行されるごく一般的な産科的医療介入・手技です。
分娩取扱実績
| 集計対象期間 | 2021.1/1〜2021.12/31 |
|---|---|
| 全分娩取扱件数 | 475件 |
| 無痛分娩数 | 107件 |
| 帝王切開分娩数 | 122件 |
最後に最も大事なことは、『選択できること』だと考えています。わずかでも合併症のリスクがある無痛分娩をしたくない自由もあってよいのです。多くの方が痛みに耐えて無事分娩しています。
しかし、痛みに耐えがたい方には、無痛分娩という選択肢があることは是非、知っておいてほしいと思います。万が一の合併症はあり得ますが、微々たる確率の違いはあっても、無痛分娩をしなくても起こりえる合併症がほとんどです。そのときには全力で対応できる体制は整っています。無痛分娩施行中は産科麻酔を専門とする麻酔科医が常駐しています。安心して『選択』していただきたいと思います。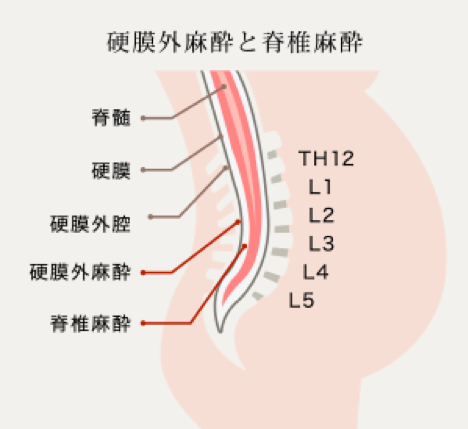
| 無痛分娩 | +¥180,000 |
| 無痛分娩(初産婦) | +¥240,000 |
※ご希望の方は妊娠30週までにお伝え下さい。
